با شیوع همهگیری کرونا و همهگیری آن در سراسر دنیا، همهی کشورها اقدام به ساخت انواع واکسن کرونا کردند. در این مقاله از تریتا در مورد ۴ روش ساخت واکسن کرونا و مقایسهی آنها میپردازیم. با ما همراه باشید.
ساختار ویروس کرونا چیست؟
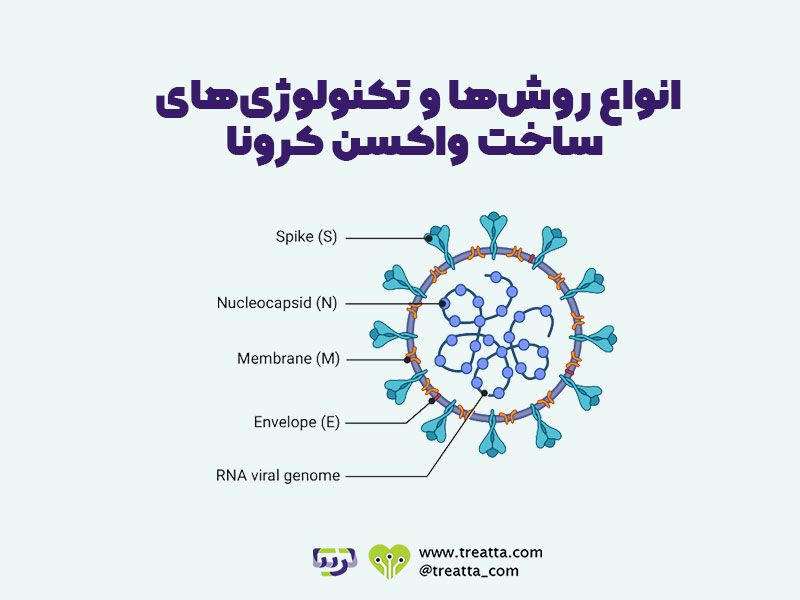
ویروس کرونا یک ویروس مسری است که دارای پروتئینهای تاج شکلی روی سطح ویروس است. این پروتئینهای تاج شکل، دلیل نامگذاری کرونا (crown به معنای تاج) نیز میباشند. تاجهای ویروس روی گیرندههای سلولهای بدن قرار میگیرند و با ورود به سلول، از محتویات سلول برای تکثیر استفاده میکنند. در ویدئوی زیر میتواند این مراحل را به صورت تصویری مشاهده کنید.
قبل از مطالعهی مقاله برای آشنایی بیشتر با ساختار کرونا ویروس میتوانید ویدئوی زیر را مشاهده کنید.
انواع روشهای ساخت واکسن کرونا کدامند؟
در همهی روشهای ساخت واکسن کرونا، ایدهی اصلی این است که بخشی از محتویات مرتبط با ویروس کرونا را وارد بدن کنیم تا از این طریق سیستم ایمنی بدن در مقابل آن ایمن شود و بتواند جلوی ویروس واقعی کرونا نیز مقاومت کند. زائدههای تاجی شکل روی سطح ویروس کرونا، میتواند سیستم ایمنی را تحریک کند و وادار کند که آنتی بادی بسازد و خود را ایمنتر کند. بنابراین به هر طریقی بتوان این آنتیژنها را به صورت سالم وارد بدن کرد، میتوان ادعا کرد واکسن کرونا ساختهایم! در ادامه به ۴ روش کلی برای ساخت واکسن کرونا میپردازیم که هر یک میتواند به زیر مجموعههایی نیز تقسیم شود.
- استفاده از ویروس کامل کرونا:
– ویروس تضعیف شده
– ویروس غیر فعال یا کشته شده - استفاده از زیرمجموعههای پروتئینی ویروس کرونا
- استفاده از اسیدهای نوکلئیک
– mRNA
– DNA - استفاده از ویروس حامل (غیر از کرونا)
در ادامه به هریک از این موارد به صورت کامل و مجزا میپردازیم. همچنین با مشاهدهی ویدئوی زیر میتوانید درک بصری بهتری از موضوع پیدا کنید.
استفاده از ویروس کامل کرونا
به این دلیل به این روش ویروس کامل کرونا میگوییم، که در روشهای بعدی تنها بخشی از ویروس (مانند تاجهای پروتئینی و یا محتوای ژنتیکی) مورد استفاده قرار میگیرند. زیرمجموعههای پروتئینی و یا محتوای ژنتیکی سلول (اسیدهای نوکلئیک) هر کدام میتوانند یک نوع مجزا از تکنولوژی ساخت واکسن باشند. همچنین در مواردی که از ویروس حامل استفاده میکنیم هم ویروس کامل کرونا نیست بلکه ترکیبی از محتوای سلول کرونا با یک سلول بیخطر حامل است. در نتیجه یکی از سادهترین، راحتترین و مطمئنترین روشها برای ساخت واکسن، استفاده از خود ویروس است که این روش نیز به دو بخش تقسیم بندی میشود. در روش اول ویروس تضعیف میشود و در روش دوم ویروس غیر فعال یا کشته میشود. واکسنهای سینوفارم و برکت از نوع واکسن غیر فعال استفاده میکنند.
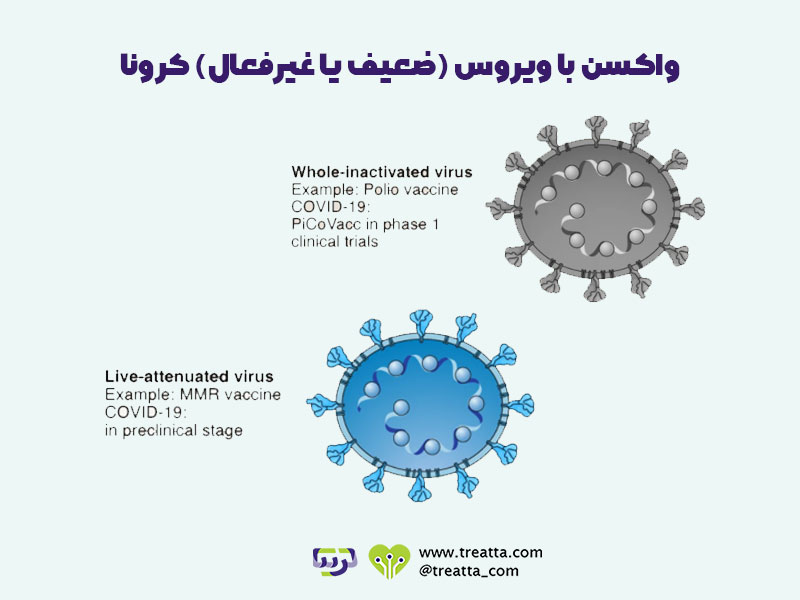
واکسن های ضعیف شده زنده از شکل ضعیف شده ویروس استفاده میکنند، که هنوز میتواند رشد کرده و تکثیر شود، اما باعث بیماری نمیشود. واکسنهای غیرفعال حاوی ویروسهایی هستند که مواد ژنتیکی آنها در اثر حرارت، مواد شیمیایی یا اشعه از بین رفته است، بنابراین نمیتوانند سلولها را آلوده کرده و تکثیر شوند، اما همچنان میتوانند واکنش ایمنی را تحریک کنند. هر دو استراتژی واکسیناسیون، آزمایش شده اند، که اساس بسیاری از واکسنهای موجود از جمله واکسن تب زرد و سرخک (واکسنهای ضعیف شده زنده)، یا آنفلوانزای فصلی و هپاتیت A (واکسن های غیرفعال شده) را تشکیل میدهند. واکسنهای ضعیف شده باکتریایی نیز وجود دارد، مانند واکسن BCG برای سل.
مزایا و معایب واکسن های زنده تضعیف شده:
- تکنولوژی تثبیت شده
- پاسخ ایمنی قوی
- پاسخ ایمنی شامل سلولهای B و سلولهای T میشود.
- نسبتا ساده در تولید
- برای افراد دارای سیستم ایمنی ضعیف مناسب نیست.
- در موارد بسیار نادر ممکن است باعث بیماری شود.
- نسبت به دما حساس است، بنابراین نگهداری دقیق لازم است.
مزایا و معایب واکسنهای ویروس غیر فعال:
- تکنولوژی تثبیت شده
- مناسب برای افرادی که دارای سیستم ایمنی ضعیف هستند.
- بدون اجزای زنده اند، بنابراین هیچ خطر ابتلا به ویروس وجود ندارد.
- نسبتا ساده در تولید
- نسبتا پایدار
- ممکن است نیاز به استفاده از دوزهای دیگری نیز باشد.
زیرمجموعههای پروتئینی ویروس کرونا
واکسنهای زیرمجموعه پروتئینی (که گاهی اوقات واکسنهای سلولی نیز نامیده میشوند) به جای تزریق یک ویروس کامل کرونا، برای ایجاد واکنش ایمنی، حاوی بخشهای پروتئینی از آن هستند که به دلیل توانایی آنها در تحریک سلولهای ایمنی به طور خاص انتخاب شدهاند. این آنتیژنها میتوانند سیستم ایمنی را تحریک کنند و تقویت کنند. از آنجا که این قطعات قادر به ایجاد بیماری نیستند، این واکسنها بسیار ایمن تلقی میشوند. انواع مختلفی وجود دارد: واکسنهای حاوی پروتئینهای جدا شده از عوامل بیماریزای ویروسی یا باکتریایی هستند. واکسنهای پلیساکارید حاوی زنجیرهای از مولکولهای قند (پلی ساکاریدها) هستند که در دیواره سلولی برخی از باکتریها یافت میشوند. واکسنهای زیر واحد مزدوج یک زنجیره پلی ساکاریدی را به پروتئین حامل متصل میکنند تا پاسخ ایمنی را تقویت کنند. فقط واکسنهای زیر واحد پروتئینی در برابر ویروس ایجاد کننده COVID-19 در حال توسعه است.
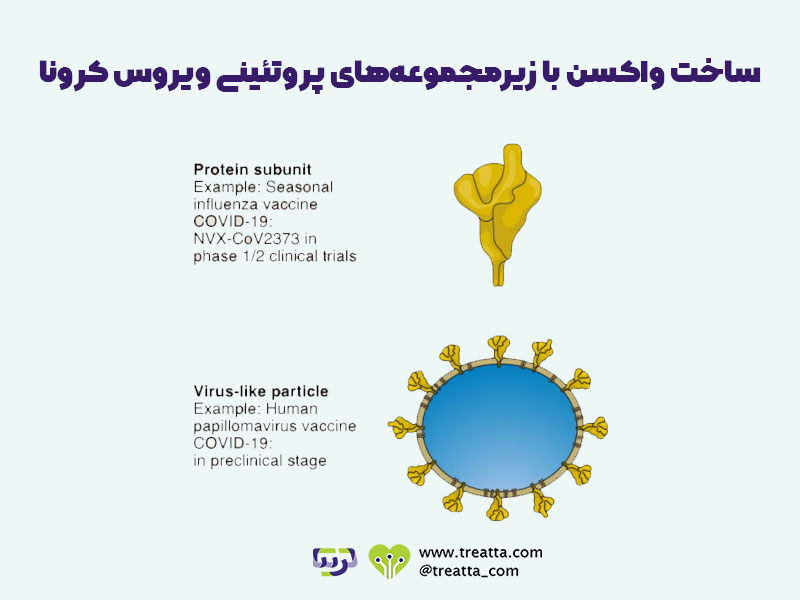
دیگر واکسنهای زیر واحد در حال استفاده گسترده هستند. به عنوان مثال میتوان به واکسنهای هپاتیت B و سیاه سرفه سیاه (زیر واحد پروتئینی)، واکسن پلی ساکارید پنوموکوک (پلی ساکارید) و واکسن MenACWY اشاره کرد.
مزایا و معایب واکسنهای زیر پروتئینی
- تکنولوژی تثبیت شده
- مناسب برای افرادی که دارای سیستم ایمنی ضعیف هستند.
- بدون اجزای زنده، بنابراین هیچ خطر ابتلا به کرونا وجود ندارد.
- نسبتا پایدار
- نسبتا پیچیده در تولید
- ممکن است نیاز به دوزهای کمکی باشند.
- تعیین بهترین ترکیب آنتی ژنی به زمان نیاز دارد.
استفاده از اسیدهای نوکلئیک
در این روش و روش بعدی، به جای وارد کردن آنتیژنها در غالب ویروس کامل یا تاجهای پروتئینی ویروس کرونا، سعی داریم با فرستادن محتوای ژنتتیکی ویروس داخل سلولهای بدن، سلول را مجبور کنیم که این آنتیژنها را برای ما بسازد. واکسنهای اسید نوکلئیک از مواد ژنتیکی یک ویروس یا باکتری عامل بیماری برای تحریک پاسخ ایمنی در برابر آن استفاده میکنند. بسته به واکسن، ماده ژنتیکی می تواند DNA یا RNA باشد. در هر دو مورد دستورالعمل تهیه پروتئین خاصی از پاتوژن را ارائه میدهد که سیستم ایمنی بدن آن را مهاجم تشخیص میدهد. این ماده ژنتیکی پس از وارد شدن به سلولهای میزبان، توسط دستگاه تولید پروتئین خود سلول خوانده میشود و برای تولید آنتی ژنها مورد استفاده قرار میگیرد، که در نتیجه باعث واکنش ایمنی میشود.
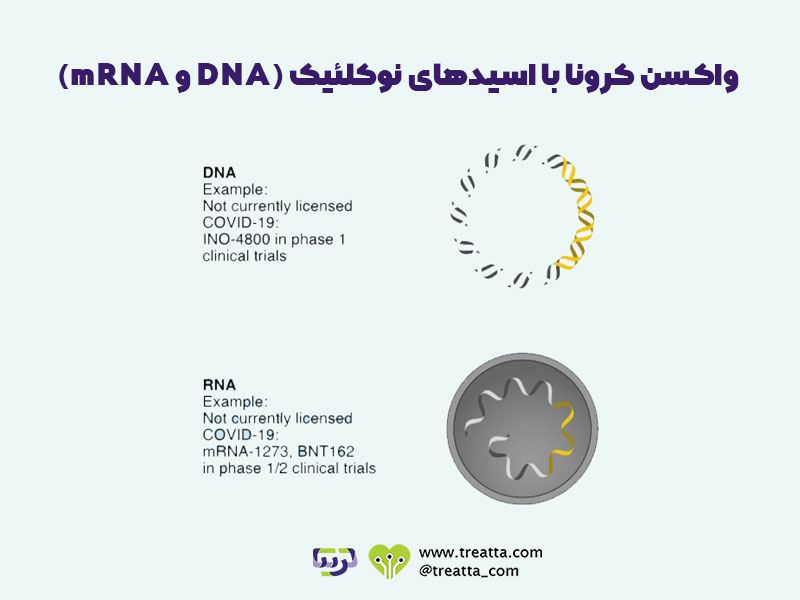
این یک فناوری نسبتا جدید است، بنابراین اگرچه واکسن های DNA و RNA در برابر بیماریهای مختلف از جمله HIV، ویروس زیکا و COVID-19 در حال توسعه است، اما هنوز هیچ یک از آنها هنوز برای استفاده انسان تأیید نشده است. چندین واکسن DNA برای استفاده از حیوانات مجاز است، از جمله واکسن اسب علیه ویروس نیل غربی.
مزایا و معایب واکسن های اسید نوکلئیک:
- پاسخ ایمنی شامل ایجاد سلولهای B و سلولهای T میشود.
- بدون اجزای زنده است، بنابراین هیچ خطر ابتلا به کرونا وجود ندارد.
- نسبتا آسان برای تولید
- برخی از واکسنهای RNA نیاز به ذخیره سازی بسیار سرد دارند.
- هرگز در انسان مجوز نگرفته است.
- ممکن است نیاز به دوزهای کمکی باشد.
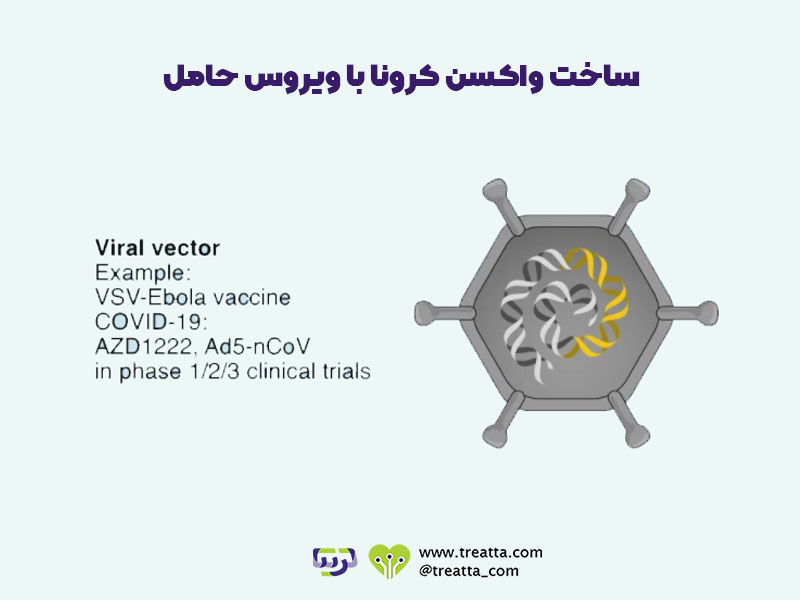
واکسن کرونا با ویروس حامل
در این روش، مانند روش قبل سعی داریم محتویات ژنتیکی ویروس کرونا را وارد سلول کنیم تا خود سلول آنتیژن تولید کند، اما برای انتقال محتویات ژنتیکی، از یک ویروس حامل بیخطر استفاده میکنیم. واکسنهای مبتنی بر ویروس حامل با اکثر واکسنهای معمولی تفاوت دارند زیرا در واقع حاوی آنتیژن نیستند، بلکه از سلولهای بدن برای تولید آنها استفاده میکنند. آنها این کار را با استفاده از ویروس اصلاح شده (وکتور) انجام میدهند تا کد ژنتیکی آنتیژن را در مورد پروتئینهای تاجی کووید -۱۹ که در سطح ویروس یافت میشود، به سلولهای انسانی برساند. واکسن با آلوده کردن سلولها و دستور دادن به آنها برای تولید مقادیر زیادی آنتیژن، که باعث واکنش ایمنی میشود، از آنچه در طول عفونت طبیعی کرونا اتفاق میافتد تقلید میکند. این مزیت ایجاد پاسخ ایمنی سلولی قوی توسط سلولهای T و همچنین تولید آنتی بادی توسط سلولهای B را دارد. (سلولهای T و B نوعی ابزارهای دفاعی سیستم ایمنی هستند.) نمونهای از واکسن با ویروس حامل، rVSV-ZEBOV علیه ابولا است. در واکسنهای استرازنکا و اسپوتنیک وی روشهایی مشابه این روش استفاده شده است.
مزایا و معایب واکسنهای مبتنی بر ویروس حامل:
- تکنولوژی تثبیت شده
- پاسخ ایمنی قوی
- پاسخ ایمنی شامل سلولهای B و سلولهای T میشود.
- مواجهه قبلی با ناقل میتواند اثر بخشی را کاهش دهد.
- نسبتاً پیچیده در تولید
منبع: gavi.org






 Optimized with PageSpeed Ninja
Optimized with PageSpeed Ninja