علائم سکته مغزی در بخشهایی از بدن که توسط مناطق آسیبدیده مغز کنترل میشوند، ظاهر میشوند. هر چه فردی که دچار سکته مغزی میشود زودتر تحت مراقبت قرار گیرد، نتیجه آن بهتر خواهد بود.
سکته مغزی چیست؟
سکته مغزی، زمانی رخ میدهد که یک رگ خونی در مغز پاره شده و خونریزی کند و یا انسدادی در مسیر تامین خون مغز وجود داشته باشد. گسیختگی و یا انسداد، مانع از رسیدن خون و اکسیژن به بافتهای مغز میشود. بدون وجود اکسیژن، سلولهای مغز و بافت آن آسیب میبینند و در عرض چند دقیقه میمیرند.
طبق گرازش مرکز کنترل و پیشگیری از بیماریها (CDC) در آمریکا، سکته مغزی پنجمین علت مرگ و میر در ایالاتمتحده است و هر ساله بیش از ۷۹۵۰۰۰ نفر از مردم آمریکا سکته مغزی میکنند.
علائم سکته مغزی چیست؟
بروز مشکل در رساندن جریان خون به مغز، به بافتهای داخل مغز آسیب میرساند. علائم سکته مغزی در بخشهایی از بدن که توسط مناطق آسیبدیده مغز کنترل میشوند، ظاهر میشوند. هر چه فردی که دچار سکته مغزی میشود زودتر تحت مراقبت قرار گیرد، نتیجه آن بهتر خواهد بود. به همین دلیل، خوب است که علائم سکته مغزی را بدانید تا بتوانید به سرعت عمل کنید. علائم سکته میتواند شامل موارد زیر باشد:
- فلج شدن
- کرختی یا ضعف بازو، صورت و پا به ویژه در یک طرف بدن
- دشواری در صحبت کردن یا درک کردن صحبتهای دیگران
- سردرگمی
- لکنت زبان
- مشکلات بینایی از قبیل مشکل در دیدن در یک یا هر دو چشم هرماه با تار شدن یا تیره شدن دید، یا دوبینی
- دشواری در راه رفتن
- از دست دادن تعادل یا هماهنگی
- سرگیجه
- سردرد ناگهانی و شدید، بدون دلیلی خاصی
سکته مغزی نیازمند مراقبت پزشکی فوری است. ، اگر فکر میکنید خودتان یا شخص دیگری سکته کرده است، هر چه سریعتر اورژانس را خبر کنید. درمان مناسب کلید جلوگیری از پیامدهای زیر است:
- آسیب مغزی
- ناتوانی طولانی مدت
- مرگ
علائم سکته مغزی در زنان
سکته مغزی چهارمین علت مرگ زنان آمریکایی است. زنان نسبت به مردان، در معرض خطر بیشتری برای دچار شدن به سکته مغزی قرار دارند. با اینکه برخی از علائم سکته مغزی در زنان و مردان یکسان است اما برخی دیگر از علائم، در زنان شایعتر هستند. علائم سکته مغزی که بیشتر در زنان رخ میدهند عبارتند از:
- تهوع یا استفراغ
- توهم
- درد
- ضعف عمومی
- تنگی نفس و دشواری تنفس
- غش کردن یا از دست دادن آگاهی
- حملههای صرع
- سردرگمی، عدم جهتگیری و یا عدم پاسخگویی
- تغییرات رفتاری ناگهانی به ویژه افزایش هیجان
احتمال مرگ در اثر سکته مغزی در رنان بیشتر از مردان است. بنابراین مهم است که بتوان هر چه زودتر سکته مغزی را تشخیص داد.
علائم سکته مغزی در مردان
سکته مغزی پنجمین علت مرگ در مردان است. به گزارش موسسه ملی سلامت آمریکا، احتمال اینکه مردان نسبت به زنان در سالهای جوانی دچار سکته مغزی شوند، بیشتر است، اما احتمال مرگ آنها کمتر است. هم مردان و هم زنان میتوانند برخی از علائم و نشانههای سکته مغزی را داشته باشند (بالا را ببینید). با این حال، برخی از علائم سکته مغزی اغلب در مردان رخ میدهد. این موارد عبارتند از:
- افتادن یک طرف صورت یا داشتن لبخندی کج و معوج
- لکنت زبان، دشواری در صحبت کردن یا درک کردن صحبتهای دیگران
- ضعف بازو یا ضعف عضلانی در یک طرف بدن
در حالی که برخی از علائم ممکن است بین مردان و زنان متفاوت باشند، اما مهم است که در هر دوی آنها بتوانیم سکته مغزی را زود تشخیص داده و برای کمک اقدام کنیم.

انواع سکته مغزی کدامند؟
سکته مغزی به سه دسته اصلی تقسیم میشوند:
- حمله ایسکمیک گذرا (Transient Ischemic Attack) یا TIA
- سکته ایسکمیک
- سکته هموراژیک
این دستهبندیها بعدا به انواع دیگر سکته تقسیم میشوند، از جمله:
- سکته آمبولیک (embolic stroke)
- سکته ترومبوتیک (thrombotic stroke)
- سکته درون مغزی (intracerebral stroke)
- سکته زیرعنکبوتیه (subarachnoid stroke)
نوع سکتهای که فرد تجربه میکند، بر روند درمان و بهبودی وی تاثیر میگذارد.
سکته ایسکمیک
در طول یک سکته ایسکمیک، سرخرگهای تامینکننده خون برای مغز، تنگ یا مسدود میشوند. این انسدادها از لخته شدن خون و یا جریان خونی ناشی میشود که به شدت کاهش یافته باشد. آنها همچنین میتوانند توسط تکههای پلاک که ناشی از شکسته شدن آترواسکلروز و مسدود شدن رگ خونی ایجاد شوند.
دو نوع رایج از سکتههای مغزی ایسکمیک، ترومبوتیک و آمبولیک هستند. سکته ترومبوتیک وقتی اتفاق میافتد که یک لخته خون در یکی از شریانهای تامینکننده خون به مغز شکل میگیرد. این لخته از با جریان خون همراه میشود و در جایی متوقف شده و جلوی جریان خون را میگیرد. سکته آمبولیک نیز مبربوط به زمانی است که یک لخته خون و یا بقایای دیگر، در بخش دیگری از بدن شکل میگیرد و سپس به مغز میرود.
طبق گزارش مرکز کنترل بیماریهای آمریکا، ۸۷ درصد از سکتههای مغزی، از نوع سکتههای مغزی ایسکمیک هستند.
سکته آمبولیک
سکته مغزی آمبولیک یکی از دو نوع سکته مغزی ایسکمیک است. این سکته زمانی رخ میدهد که یک لخته خون در بخش دیگری از بدن (اغلب قلب و یا سرخرگهای بالایی قفسه سینه و گردن) شکل میگیرد و از طریق جریان خون به سمت مغز حرکت میکند. این لخته در شریانهای مغز گیر میکند. سپس مسیر جریان خون را مسدود میکند و باعث وقوع سکته میشود.
سکتهی آمبولیک، میتواند نتیجه یک اختلال قلبی باشد. مثلا فیبریلاسیون دهلیزی یک نوع رایج از ضربان قلب نامنظم است که میتواند منجر به لخته شدن خون در قلب شود. این لختهها ممکن است از جریان خون بیرون بیایند و به مغز وارد شوند.
حمله ایسکمیک گذرا (TIA)
حمله ایسکمیک گذرا، که اغلب TIA یا سکته کوچک (ministroke) نامیده میشود، زمانی رخ میدهد که مسیر جریان خون به مغز به طور موقت مسدود شود. علائم این سکته، که شبیه به علائم سکته مغزی کامل هستند، معمولا موقتی هستند و بعد از چند دقیقه یا چند ساعت ناپدید میشوند.
حمله ایسکمیک گذرا، معمولا از یک لخته خونی ناشی میشود و به عنوان هشداری از سکته در آینده عمل میکند. بنابراین حمله ایسکمیک گذرا را نادیده نگیرید و به دنبال همان درمانی باشید که برای سکتهی کامل انجام میشود.
طبق گزارش مرکز کنترل بیماریها در آمریکا، بیش از یک سوم افرادی که یک حمله ایسکمیک گذرا را تجربه میکنند و درمان نمیشوند، در عرض یک سال دچار سکته مغزی عمده میشوند. همچنین تا ۱۰ تا ۱۵ درصد افرادی که حمله ایسکمیک گذرا را تجربه میکنند در عرض سه ماه دچار سکته مغزی میشوند.
سکته هموراژیک
سکته هموراژیک زمانی اتفاق میافتد که یک شریان در مغز باز شود و یا خون از آن نشت کند. خون این سرخرگ، فشار اضافی در جمجمه ایجاد میکند، باعث ورم مغز شده و به سلولها و بافتهای مغز آسیب میرساند.
دو نوع سکته هموراژیک، سکتههای درون مغزی و زیرعنکبوتیه هستند. سکته مغزی درون مغزی، که شایعترین نوع سکته هموراژیک است، زمانی اتفاق میافتد که بافتهای اطراف مغز پس از قطع شدن رگ، با خون پر شوند. سکته زیرعنکبوتیه نیز کمتر شایع است. این سکته، باعث خونریزی در ناحیه بین مغز و بافتهایی که آن را پوشش میدهند میشود.
براساس گزارش انجمن قلب آمریکا، در حدود ۱۳ درصد از سکتههای مغزی، از نوع هموراژیک هستند.
چه چیزی باعث سکتهی مغزی و بروز علائم آن میشود؟
علت سکته به نوع سکته بستگی دارد. سه نوع اصلی سکته مغزی عبارتند از:
- حمله ایسکمیک گذرا (TIA)
- سکته ایسکمیک
- سکته هموراژیک
یک حمله ایسکمیک گذراتوسط انسداد موقتی در شریانی که به مغز منتهی میشود، ایجاد میشود. عامل انسداد، که معمولا یک لخته خونی است، مانع جریان خون به بخشهای خاصی از مغز میشود. یک حمله ایسکمیک گذرا معمولا چند دقیقه تا چند ساعت طول میکشد و سپس حرکت انسداد و جریان خون دوباره برقرار میشود.
همانند حمله ایسکمیک گذرا، سکته ایسکمیک به خاطر انسداد در یک رگ است که به مغز منتهی میشود. این انسداد، ممکن است یک لخته خونی باشد و یا ممکن است در اثر آترواسکلروز ایجاد شود. با این شرایط، پلاک (یک ماده چرب) بر روی دیوارههای رگ خونی ساخته میشود. یک تکه از پلاک میتواند در یک شریان جای بگیرد، جریان خون را مسدود کند و باعث سکته ایسکمیک شود.
از طرف دیگر، سکته هموراژیک، به سبب پاره شدن رگ یا نشت خون از آن ایجاد میشود. خون خارج شده از سرخرگ، به داخل یا اطراف بافتهای مغز نفوذ میکند و باعث فشار و آسیب رساندن به سلولهای مغز میشود. دو علت احتمالی سکته هموراژیک وجود دارد. آنوریسم (یک بخش تضعیفشده و برآمده از رگ خونی)میتواند ناشی از فشار خون بالا باشد و میتواند منجر به پاره شدن رگ خونی شود. در موارد نادرتر، شرایطی که به آن ناهنجاری شریانی وریدی گفته میشود، که یک ارتباط غیر طبیعی بین سیاهرگها و سرخرگها است، میتواند منجر به خونریزی در مغز شود.
عوامل خطر برای سکته مغزی
برخی عوامل خطر باعث میشوند که شما بیشتر مستعد سکته باشید. طبق گفته موسسه ملی قلب، ریه و خون آمریکا، هر چه در معرض عوامل خطر بیشتری باشید، احتمال سکته بیشتر است. عوامل خطر برای سکته مغزی عبارتند از:
- رژیم غذایی: یک رژیم غذایی ناسالم که خطر سکته مغزی را افزایش میدهد، رژیمی است که در آن مصرف مواد غذایی زیر بالا است:
- نمک
- چربیهای اشباعشده
- چربیهای ترانس
- کلسترول
- عدم فعالیت: عدم فعالیت و یا ورزش نکردن نیز میتواند خطر سکته مغزی را افزایش دهد. ورزش منظم برای سلامتی فایدههای زیادی دارد. مرکز کنترل بیماریها در آمریکا، توصیه میکند که بزرگسالان هر هفته حداقل ۲.۵ ساعت تمرین هوازی داشته باشند. این تمرین میتواند به معنای چند نوبت پیادهروی در هفته باشد.
- مصرف الکل: اگر مقدار زیادی الکل مصرف کنید خطر سکته مغزی افزایش مییابد.
- استفاده از تنباکو: استفاده از تنباکو به هر شکلی، خطر سکته مغزی را افزایش میدهد چون میتواند به عروق خونی و قلب آسیب برساند. این موضوع زمانی که سیگار میکشید بیشتر افزایش مییابد، چون زمانی که از نیکوتین استفاده میکنید، فشار خونتان افزایش مییابد.
- پیشزمینه شخصی: عوامل خطر شخصی ویژهای برای سکته مغزی وجود دارند که شما نمیتوانید آنها را کنترل کنید. ریسک سکته میتواند به این ویژگیها هم مرتبط باشد:
- سابقه خانوادگی: خطر سکته مغزی در برخی خانوادهها به دلیل مسائل مربوط به سلامت ژنتیکی، مانند فشار خون بالا، بیشتر است.
- جنسیت: طبق مرکز کنترل بیماریها، در حالی که هم زنان و هم مردان میتوانند دچار سکته شوند، اما در تمام گروههای سنی، سکته مغزی در زنان شایعتر از مردان است.
- سن: هرچه پیرتر باشید احتمال سکته بیشتر است.
- سابقه سلامت: شرایط خاص پزشکی با خطر سکته مغزی در ارتباط هستند. این موارد عبارتند از:
- تجربه کردن سکته قبلی یا حمله ایسکمیک گذرا
- فشار خون بالا
- کلسترول بالا
- اختلالات قلبی مانند بیماری عروق کرونر
- نقصهای مربوط به دریچه قلب
- بزرگ شدن حفرههای قلب و ضربان قلب نامنظم
- بیماری سلول داسیشکل
- دیابت
برای آگاهی بیشتر از عوامل خطر خاص سکته، با پزشک خود صحبت کنید.
تشخیص سکته مغزی چگونه است؟
پزشک، از بیمار یا یکی از اعضای خانواده وی در مورد علائم او سوال خواهد کرد. همچنین سابقه پزشکی بیمار مورد ارزیابی قرار میگیرد تا عوامل خطر سکته مغزی را پیدا کنند. همچنین:
- از بیمار در مورد داروهایی که مصرف میکند، میپرسند.
- فشار خون را بررسی میکنند
- صدای قلب بیمار را گوش میدهند.
همچنین یک معاینه فیزیکی نیز انجام خواهد شد که در طی آن، پزشک به ارزیابی موارد زیر خواهد پرداخت:
- تعادل
- هماهنگی
- ضعف
- بیحسی در دست، صورت، پاها
- نشانههایی از سردرگمی
- مشکلات بینایی
سپس پزشک، آزمایشهای خاصی را درخواست میکند؛ انواع مختلفی از آزمایشها برای کمک به تشخیص سکته مغزی به کار میروند. این تستها میتوانند به پزشکان در تعیین موارد زیر کمک کنند:
- بررسی وجود سکتهی قبلی
- آگاهی از دلیل بروز سکته مغزی
- اگاهی از بخشی از مغز که تحت تاثیر قرار گرفته است.
- بررسی وجود یا عدم وجود خونریزی در مغز
این تستها همچنین میتوانند تشخیص دهند که آیا علائم بیمار واقعا به سکته مغزی مربوط است یا ممکن است به سبب بیماری دیگری باشد.
آزمایشهای نشخیص سکته مغزی کدامند؟
ممکن است برای کمک بیشتر به پزشک در تشخیص سکته مغزی، یا رد کردن بیماری دیگری، از آزمایشهای مختلفی استفاده شود. این تستها عبارتند از:
- آزمایش خون: نمونهگیری از خون، میتواند برای بررسی این موارد به کار رود:
- سطح قند خون
- بررسی وجود یا عدم وجود عفونت
- سطح پلاکت خون
- سرعت لخته شدن خون
- MRI و سی تی اسکن: ممکن است بیمار تحت اسکن MRI و یا سی تی اسکن (CT) قرار بگیرد. MRI به پزشکان کمک خواهد کرد که از آسیبدیدگی بافت مغز آگاه شوند. همچنین سیتی اسکن تصویر دقیق و واضحی را از مغز بیمار فراهم میکند که هر گونه خونریزی یا آسیب درون مغز را نشان میدهد. همچنین ممکن است نتیجه این آزمایشات، اختلالات و بیماریهای مغزی دیگری را نشان دهد که باعث بروز علائم شبیه علائم سکته مغزی شدهاند.
- نوار قلب: ممکن است پزشک درخواست یک نوار قلب (EKG) داشته باشد. این تست ساده فعالیت الکتریکی قلب را ثبت میکند، ریتم آن را اندازهگیری میکند و سرعت ضربان آن را ثبت میکند. نوار قلب، میتواند مشخص کند که آیا بیمار هر گونه بیماری قلبیای مانند حمله قلبی قبلی یا فیبریلاسیون دهلیزی دارد که منجر به سکته شود یا خیر.
- آنژیوگرافی مغز: یک تست دیگر ممکن است پزشک برای مشخص کردن سکته مغزی استفاده کند، آنژیوگرافی مغز است. این کار نگاه دقیقی به شریانهای موجود در گردن و مغز بیمار دارد. این تست میتواند انسداد یا لختههایی را نشان دهد که ممکن است باعث بروز علائم سکته مغزی شده باشند.
- Carotid Ultrasound: Carotid Ultrasound که اسکن دوپلکس کاروتید نیز نامیده میشود، میتواند رسوبات چربی (پلاک) را در شریانهای قلب بیمار مشخص کند که جریان خون را به صورت، گردن و مغز میرسانند. این آزمایش، میتواند نشان دهد که آیا شریانهای قلبی بیمار تنگ یا مسدود شدهاند یا خیر.
- اکوکاردیوگرام: اکوکاردیوگرام میتواند منابع لخته را در قلب بیمار پیدا کند. این لختهها ممکن است به مغز رفته و باعث سکته شده باشند.
درمان سکته مغزی
ارزیابی پزشکی مناسب و درمان سریع، برای بهبودی از سکته مغزی بسیار مهم است. طبق گفته انجمن قلب آمریکا، «هر گونه از دست دادن زمان، از دست دادن مغز است». لذا به محض اینکه متوجه شدید که ممکن است سکته کرده باشید یا فردی نزدیک شما سکته کرده است، با اورژانس تماس بگیرید. درمان سکته مغزی به نوع سکته مغزی بستگی دارد:
سکته ایسکمیک و حمله ایسکمیک گذرا
این نوع سکته توسط لخته خون و یا انسدادهای دیگر در مغز ایجاد میشود. به همین دلیل، با آنها تا حد زیادی با تکنیکهای مشابه برخورد میشود، که شامل موارد زیر است:
- ضد پلاکتها و ضد انعقادها: معمولا آسپیرین اولین سپر دفاعی در برابر آسیبهای ناشی از سکته مغزی است. داروهای ضد فشار خون و ضد پلاکت باید در عرض ۲۴ تا ۴۸ ساعت پس از شروع علائم سکته مغزی مصرف شوند.
- داروهای لختهشکن (Clot-breaking drugs): داروهای نرومبولیتیک (حل کنندهی لخته خون) میتوانند لختههای خون را در شریانهای مغز تجزیه کنند. به این ترتیب هم میتوانند سکته مغزی را متوقف کنند و هم آسیب به مغز را کاهش دهند. یکی از این داروها، یعنی فعالکننده پلاسمینوژن بافتی (tPA)، به عنوان استاندارد طلایی در درمان سکته مغزی ایسکمیک در نظر گرفته میشود. اگر در ۳ تا ۴.۵ ساعت اول پس از شروع علائم سکته مغزی از این دارو استفاده شود، میتواند با روش حل کردن سریع لخته خون تاثیر بسزایی داشته باشد. احتمال بیشتری دارد که افرادی که تزریق tPA را دریافت میکنند، از سکته مغزی بهبود پیدا کنند. همچنین، احتمال کمتری برای ناتوانی پایدار بر اثر سکته مغزی وجود خواهد داشت.
- ترومبکتومی مکانیکی: در طول این مراحل، پزشک یک کتتر را درون سر بیمار قرار میدهد. سپس از وسیلهای برای بیرون کشیدن لخته از رگ استفاده میشود. این عمل جراحی اگر ۶ تا ۲۴ ساعت بعد از شروع سکته انجام شود، بیشترین موفقیت را خواهد داشت.
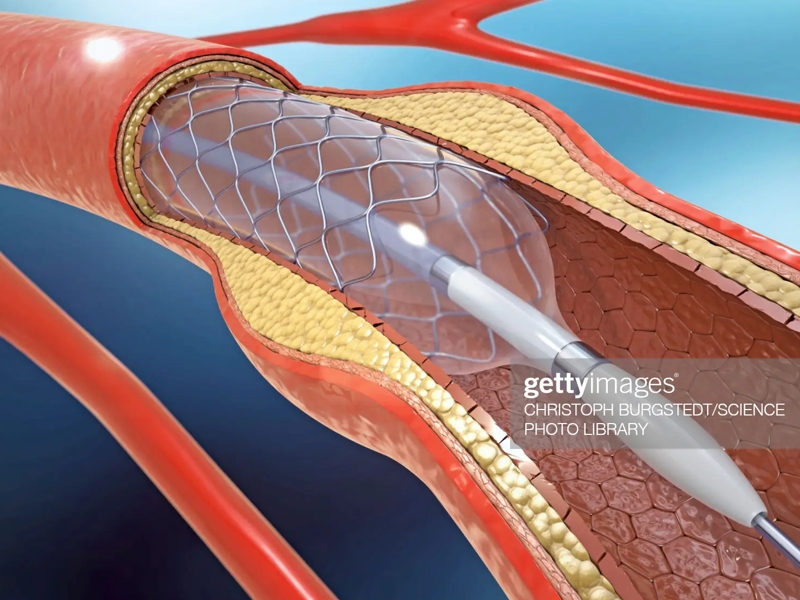
- استنت: اگر پزشک متوجه شود که دیواره شریان در کدام قسمت ضعیف شده است، ممکن است برای باد کردن شریان تنگ شده و حمایت از دیوارههای شریان از استنت استفاده کند.
- جراحی:در موارد نادری که درمانهای دیگر جواب نمیدهند، ممکن است پزشک عمل جراحی را برای برداشتن لخته خون و پلاک از شریانهای بیمار انجام دهد. این کار ممکن است با یک کتتر انجام شود، و یا اگر لخته خون بزرگ باشد، ممکن است یک شریان را برای برداشتن لخته خون باز کند.
سکته هموراژیک
علائم ناشی از خونریزی و یا نشت در مغز نیاز به روشهای درمانی متفاوتی دارند. درمان سکته هموراژیک شامل موارد زیر است:
- دارو: برخلاف سکته مغزی ایسکمیک، اگر سکته مغزی هموراژیک داشته باشید، هدف درمان این است که دچار لخته خونی شوید. بنابراین ممکن است برای مقابله با هر گونه رقیقکننده خون که مصرف میکنید، به شما دارو داده شود. همچنین ممکن است داروهایی برای شما تجویز شود که میتوانند فشار خون را و فشار در مغز را کاهش دهند، از تشنج جلوگیری کنند و از انقباض عروق خونی جلوگیری کنند.
- Coiling: در این روش، پزشک یک لوله بلند را به محل خونریزی و یا محل رگ خونی تضعیف شده هدایت میکند. سپس یک دستگاه شبیه سیمپیچ را در منطقهای که دیواره شریان ضعیف است، نصب میکنند. این کار باعث مسدود شدن جریان خون به آن منطقه و کاهش خونریزی میشود.
- استفاده از گیره: در طی آزمایشها تصویربرداری، ممکن است پزشک متوجه آنوریسمی شود که هنوز شروع به خونریزی نکرده و یا متوقف نشده است. برای جلوگیری از خونریزی بیشتر، ممکن است یک جراح، یک گیره کوچک را در پایه آنوریسم قرار دهد. این کار منبع خون را قطع میکند و از پاره شدن رگ خونی و یا خونریزی جدید جلوگیری میکند.
- جراحی:اگر پزشک متوجه پارگی آنوریسم شود، ممکن است برای برداشتن آنوریسم و جلوگیری از خونریزی اضافی عمل جراحی انجام دهد. به همین ترتیب، ممکن است برای کاهش فشار روی مغز بعد از یک سکته مغزی بزرگ، به کرانیوتومی نیاز باشد.
داروهای سکته مغزی
از چندین دارو برای درمان سکته مغزی استفاده میشود. نوع داروی تجویز شده توسط پزشک تا حد زیادی به نوع سکته مغزی بستگی دارد. هدف برخی از داروها جلوگیری از سکته دوم است، در حالی که هدف برخی از داروهای دیگر، در وهله اول جلوگیری از وقوع سکته مغزی است. پزشک ممکن است بسته به عواملی مانند سابقه بیماریها و خطراتی که بیمار را تهدید میکنند، یک یا چند مورد از این داروها را برای درمان یا پیشگیری از سکته تجویز کند.
رایجترین داروهای سکته مغزی عبارتند از:
- داروهای ضد انعقاد خوراکی مستقیم اثر (DOACs): این نوع داروها، داروهای جدیدی هستند که مانند ضد انعقادهای سنتی عمل میکنند (توانایی لخته شدن خون را کاهش میدهند)، اما اغلب سریعتر عمل میکنند و نیاز به نظارت کمتری دارند.
در صورتی که این داروها برای پیشگیری از سکته مغزی مصرف شوند، میتوانند خطر خونریزی مغزی را نیز کاهش دهند. - فعالکننده پلاسمینوژن بافتی (tPA): این داروی اورژانسی را میتوان در طی سکته مغزی برای از درهم شکستن لخته خونی که باعث سکته مغزی میشود تجویز کرد. در حال حاضر، این تنها دارویی است که میتواند این کار را انجام دهد، اما باید ظرف ۳ تا ۴.۵ ساعت پس از شروع علائم سکته مغزی تجویز شود.
این دارو به داخل رگ خونی تزریق میشود تا دارو در سریعترین زمان ممکن شروع به کار کند و خطر عوارض ناشی از سکته را کاهش دهد. - داروهای ضد انعقاد: این داروها توانایی لخته شدن خون را کاهش میدهند. رایج ترین داروی ضد انعقاد، وارفارین است.
این داروها میتوانند از بزرگتر شدن لختههای خون موجود هم جلوگیری کنند، به همین دلیل است که پزشکان ممکن است آنها را برای جلوگیری از سکته مغزی یا پس از سکته ایسکمیک یا حمله ایسکمیک گذرا تجویز کنند. - داروهای ضد پلاکت: این داروها با سختتر کردن چسبیدن پلاکتهای خون به هم، از لخته شدن خون جلوگیری میکنند. رایج ترین داروهای ضد پلاکت شامل آسپرین و کلوپیدوگرل (پلاویکس) است.
این داروها میتوانند از سکته مغزی ایسکمیک جلوگیری کنند و به ویژه در پیشگیری از سکته مغزی ثانویه دارای اهمیت هستند.
اگر فردی قبلا سکته مغزی را تجربه نکرده باشد، باید تنها در صورتی از آسپرین بهعنوان یک داروی پیشگیرانه استفاده کند که خطر ابتلا به بیماریهای قلبی عروقی آترواسکلروتیک (مانند حمله قلبی و سکته مغزی) را نداشته باشد و خطر خونریزی پایینی نیز داشته باشد. - استاتینها: استاتینها به کاهش سطح کلسترول خون کمک میکنند. آنها در میان رایجترین داروهای منبع مطمئن تجویز شده در ایالات متحده هستند.
این داروها از تولید آنزیمی جلوگیری میکنند که میتواند کلسترول را به پلاک تبدیل کند. پلاک ماده غلیظ و چسبناکی است که میتواند روی دیواره رگها تجمع کند و باعث سکته و حملات قلبی شود.
استاتینهای رایج عبارتند از:- روزوواستاتین
- سیمواستاتین
- آتورواستاتین
- داروهای فشار خون: فشار خون بالا میتواند باعث جدا شدن تکههای پلاک در شریانها شود. این قطعات میتوانند شریانها را مسدود کنند و باعث سکته مغزی شوند. در نتیجه، مدیریت فشار خون بالا با دارو، تغییر شیوه زندگی یا هر دو میتواند به پیشگیری از سکته کمک کند.
بهبود پس از سکته مغزی
مطابق آمار، سکته مغزی علت اصلی ناتوانی طولانی مدت در ایالات متحده است. با این حال، انجمن سکته مغزی آمریکا گزارش میدهد که ۱۰ درصد از بازماندگان سکته تقریبا کامل بهبود مییابند، در حالی که ۲۵ درصد دیگر،پس از بهبود، تنها برخی مشکلات جزئی را تجربه میکنند. مهم است که بهبودی و توانبخشی از سکته مغزی در اسرع وقت شروع شود. در واقع، بهبود سکته مغزی باید در بیمارستان شروع شود.
در یک بیمارستان، یک تیم مراقبتی میتواند وضعیت بیمار را تثبیت کند و اثرات سکته مغزی را مورد ارزیابی قرار دهد. آنها میتوانند عوامل زمینهای را شناسایی کرده و درمان را شروع کنند تا به بیمار کمک شود. بهبود سکته مغزی معمولا بر چهار حوزه اصلی تمرکز دارد:
- گفتار درمانی: سکته مغزی میتواند باعث اختلال در گفتار و زبان شود. یک متخصص گفتار و زبان با شما همکاری خواهد کرد تا نحوه صحبت کردن را دوباره بیاموزید یا اگر ارتباط کلامی بعد از سکته مغزی برایتان دشوار است، به شما کمک میکنند راههای ارتباطی جدیدی پیدا کنید.
- درمان شناختی: پس از سکته مغزی، بسیاری از افراد ممکن است تغییراتی در مهارتهای تفکر و استدلال خود را تجربه کنند. این اتفاق میتواند باعث تغییرات رفتاری و خلقی شود. یک کاردرمانگر میتواند به بیمار کمک کند تا الگوهای تفکر و رفتار قبلی خود را بازیابی کند و پاسخهای عاطفی خود را مدیریت نماید.
- بازآموزی مهارتهای حسی: اگر بخشی از مغز که سیگنالهای حسی را ارسال میکند در حین سکته تحت تأثیر قرار گرفته باشد، ممکن است بیمار متوجه شود که حواسش دچار مشکل شدهاند یا دیگر عمل نمیکنند. این ممکن است به این معنی باشد که بیمار چیزهایی مانند دما، فشار یا درد را به خوبی احساس نمیکند. وجود یک کاردرمانگر میتواند به وی کمک کند تا با این کمبود احساس، سازگار شود.
- فیزیوتراپی: قدرت عضلانی ممکن است در اثر سکته ضعیف شود یا ممکن است بیمار متوجه شود که مانند قبل، به خوبی قادر به حرکت دادن بدن خود نیست. یک فیزیوتراپیست با بیمار همکاری خواهد کرد تا قدرت و تعادل خود را بازیابد و راههایی برای سازگاری با هر محدودیتی بیابد. توانبخشی ممکن است در یک کلینیک، خانه سالمندان یا خانه خود بیمار انجام شود.
جمعبندی
اگر مشکوک هستید که ممکن است علائم سکته مغزی را تجربه کنید، بسیار مهم است که در اسرع وقت به دنبال درمان فوری پزشکی باشید. داروهایی ضد لخته را فقط میتوان در اولین ساعات پس از شروع علائم سکته ارائه کرد. درمان زودهنگام یکی از موثرترین راهها برای کاهش خطر عوارض طولانی مدت و ناتوانی برای سکته مغزی است.
در حالی که همواره نمیتوان به طور کامل از سکته جلوگیری کرد، ایجاد برخی تغییرات در سبک زندگی میتواند خطر ابتلا به آن را تا حد زیادی کاهش دهد. داروها همچنین میتوانند به کاهش خطر لخته شدن خون کمک کنند که این امر میتواند خطر سکته را کاهش دهد
اگر پزشک شما معتقد است که شما ممکن است در معرض خطر سکته مغزی باشید، با شما همکاری خواهد کرد تا یک استراتژی پیشگیری مفید و مناسب با سبک زندگی خود را پیدا کنید.
منبع: Healthline







 Optimized with PageSpeed Ninja
Optimized with PageSpeed Ninja